BỆNH RỤNG TÓC
|
NẤM SÂU
(Invasive fungal infections)
I-Đại cương.
Bệnh nấm sâu là bệnh mãn tính,gồm nấm dưới da và hệ thống gây ra bỡi những tác nhân có khả năng lan tràn đến các mô sống.Biểu hiện lâm sàng của các nhóm nấm này khác nhau.Có thể chia lầm hai nhóm:
1-Bệnh nấm dưới da (Mycetoma,chromomycosis và sporrotrichosis…).
2-Bệnh nấm toàn thể(hệ thống)(Crytococcosis,blastomycosis,histoplasmosis,coccidioidomycosis…).Nhiễm nấm sâu tại chỗ có xảy ra ở những người khỏe mạnh.ở những người suy giảm miễn dịch nấm này lan rộng hệ thống.
II-Bệnh nấm dưới da.
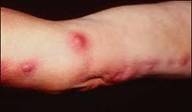
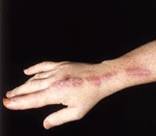
1- Sporotrichosis:là một bệnh mãn tính gây bỡi Sporothrix schenckii gây thương tổn ở da hoặc hệ thống.
1.1-Triệu chứng.
1.1.1-Triệu chứng cơ năng:
-lúc đầu không đau sau thì đau.
-Không sốt.
1.1.2-Triệu chứng thực thể:(tổn thương da):có nhiều thể lâm sàng.
1.1.2.1-Thể da và bạch huyết: thể này thường gặp nhất.
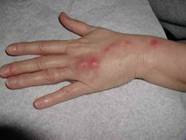
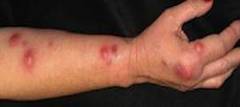
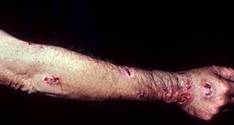
Tổn thương thường bắt đầu ở tứ chi đặc biệt ở các ngón của bàn tay qua vị trí chấn thương,trầy sướt khoảng 3 tuần sau khi bị tổn thương....Khi bị nhiễm nấm nổi cục gồ lên,lúc đầu cứng không đau,có thể di chuyển được,sau đó dính vào da và cuối cùng vỡ tạo thành một vết loét mạn tính với đáy hoại tử, đau.Mủ ít,đặc,trắng hơi vàng,dần dần nổi nhiều cục không cùng lứa tuổi,dọc theo đường bạch mạch,có tổn thương vệ tinh sắp xếp không đều xung quanh tổn thương nguyên phát Hạch vùng lân cận thường được sờ thấy.
1.1.2.2-Thể cố định.
Tổn thương thường gặp nhất thể này là loét tiến triển chậm được bao phủ bởi vảy tiết và có thể sùi lên dạng mụn cơm.một dạng khác của thể này dạng giống trứng cá đặc trưng là những sẩn cuối cùng vỡ và bao phủ bỡi vảy tiết.thể này không có tổn thương vệ tinh và không di chuyển theo đường bạch mạch.
1.1.2.3-Thể lan tràn.
Rất hiếm gặp,tổn thương nguyên phát thường không ghi nhận được hoặc tổn thương nguyên phát ở phổi hoặc cơ quan khác.Nhiều cục dưới da xuất hiện đồng thời rải rác trên cơ thể trong cùng một thời gian,các cục này có tính chất và tiến triển giống cục trong thể da và bạch huyết,cuối cùng những vết loét đóng vảy mãn tính. vi nấm di chuyển đến bề mặt xương,tủy xương,hệ thần kinh trung ương,phổi thận,cơ quan sinh dục,dịch hoàn,vú.
1.1.2.4-Thể da.
Rất hiếm,tổn thương dạng u nhú giống như hạt cơm,không di chuyển theo đường bạch mạch.
1.1.2.5-Thể niêm mạc:có nguyên phát hoặc thứ phát.
Tổn thương u nhú dạng cóc có mủ,loét.hạch lân cân đau.vị trí Mũi,họng,miệng.
1.1.2.6-Thể phổi nguyên phát.
Rất hiếm,do hít bào tử nấm vào phổi làm sưng hạch rốn phổi,thâm nhiễm phổi.
1.1.3-Triệu chứng cận lâm sàng.
-Soi tươi:lấy bệnh phẩm từ mủ,dịch từ vết loét.có thể tìm thấy tế bào nấm men rất dài và có hình ảnh đặc trưng xì gà hoặc hình con thoi,kích thước 6-10*2-3micromet.Nhưng rất khó tìm..
-Nhuộm gram:Để loại bỏ nhiễm khuẩn khác hoặc dị vật.
-Nhuộm kháng acid: nhuộm mô và mủ để đánh giá có nhiễm Mycobacterial.
-Nuôi cấy nấm:phân lập được S.schenckii.Đây là nấm lưỡng hình trong môi trường sabouraud dextrose ở nhiệt đọ 25oc khuẩn lạc có đặc tính nấm sợi màu nâu đen,ở 37oc cho nấm men nảy chồi kéo dài ra.
-Nuôi cấy Mycobacterial:để loại trừ nhiễm Mycobacterial.
-Chụp X-quang phổi nếu phổi có triệu chứng.
-Test sporotrichin:test trong da sử dụng kháng nguyên là sporotrichin để chuẩn đoán sprotrichosis nhưng không sử dụng thương quy vì cho tỉ lệ dương và âm tính giả cao.
-Nuôi dịch não tủy,tinh dịch,nước tiểu bằng chọc hút kim nhỏ hoặc mô sinh thiết được chỉ định trong thể lan tỏa.
-Mô bệnh học:Phản ứng u hạt không đặt hiệu với hình ảnh quá sản giả u thương bì.Nhuộm PAS bào tử hình tròn,oval hoặc xì gà trong u hạt,thể hình sao bắt màu ưa acid ở ngoài tế bào ở trung tâm thể này có tế bào nấm men là dấu hiệu đặc biệt của sprotrichosis nhưng rất hiếm thấy.
1.2-Chẩn đoán.
1.2.1-Chẩn đoán xác định dựa vào:
-Lâm sàng.
-Soi tươi.
-Nuôi cấy nấm.
-Mô bệnh học.
1.2.2-Chẩn đoán nguyên nhân dựa vào:
Nuôi cấy.
1.2.-Chẩn đoán phân biệt.
-Leishmaniasis.
-Nhiễm mycobacterium Marium ở da.
-Nocardiosis.
-Giang mai nguyên phát.
-Lao sùi ở da.
-Tularemia.
-bệnh mèo cào.
-U hạt sinh mủ.
-U hạt di vật
-Dermatophytoses.
-Blastomycosis.
-chromomycosis.
-Mycetoma.
1.3-Điều tri.
1.3.1-Amphotericin B:được chỉ định sprotrichosis xương,phổi,màng não,lan tỏa.
-Người lớn:
+ Amphotericin B lipit:3-5mg/kg/ngày.
+ Amphotericin B deoxycholate 0,7-1mg/kg/ngày.
Dùng đến khi đáp ứng chuyển sang itraconazole.
-Trẻ em.
Sprotrichosis lan tỏa dung Amphotericin B deoxycholate 0,7mg/kg/ngày cho đến khi đáp ứng chuyển sang itraconazole
1.3.2-Itraconazole.
-Người lớn:
+ sprotrichosis da và bạch huyết:200mg/ngày.nếu không đáp ứng 200mg 2 lần/ngày;500 mg 2 lần/ngày hoặc thêm kali Iodua.
+ sprotrichosis xương,phổi 200 mg 2 lần/ngày tối thiểu 12 tháng.
+sprotrichosis lan tỏa và màng não và sau đáp ứng với Amphotericin B:
200 mg 2 lần/ngày tối thiểu 12 tháng.
-Trẻ em.
sprotrichosis lan tỏa và sau đáp ứng với điều trị với Amphotericin B deoxycholate:6-10 mg/kg, không vượt quá 400mg/ngày.
1.3.3-Potassium iodide:chỉ điều trị cho sprotrichosis da.
-Người lớn:khởi đầu 5 giọt 3 lần /ngày và tăng lên cho đến khi dung nạp,không vượt quá 40-50 giọt 3 lần/ngày.
-Trẻ em: khởi đầu 1 giọt 3 lần /ngày và tăng lên cho đến khi dung nạp không vượt quá 1 giọt/kg hoặc 40-50 giọt 3 lần/ngày.
1.3.4-Fluconazole.
-Người lớn: sprotrichosis da và bạch huyết hoặc da không đáp ứng với itraconazole thì dung liều :400-800mg/ngày.
-Trẻ em:Không chỉ định.
1.3.5-Terbinafine:chỉ định trong sprotrichosis da và lan tỏa.
-Người lớn:250-500 mg PO 2 lần/ngày.
-Trẻ em:không được chỉ định.
1.3.6-Ketoconazole:
-Người lớn:400-800 mg/ngày.
1.4-Tư vấn phòng bệnh.
-Tránh trầy sướt.
-Mang khẩu trang.
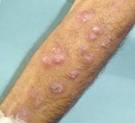
2- Chromomycosis:là một bệnh nấm sâu mãn tính ở da và mô dưới da gây nên bỡi nấm sắc tố.
2.1-Triệu chứng.
2.1.1-Triệu chứng cơ năng: ngứa nhẹ,không đau..
2.1.2-Triệu chứng thực thể(tổn thương da)
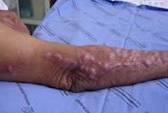
-Bệnh xuất hiện tại vị trí chấn thương mà trước đó không chú hoặc không nhớ.sau nhiều tháng đến nhiều năm xuất hiện sẩn đỏ nhỏ lớn dần,gờ cao lên mặt da,không ngứa và xuất hiện nhiều cụm cục mới,sau đó trải rộng ra thành một mãng nông có hình tròn,tăng sừng và sùi,thâm nhiễm,có màu đỏ và giới hạn rõ,tiếp tục lan rộng ra phía ngoại vi và có xu hướng lành giữa.Xuất hiện nhiều thương tổn vệ tinh theo đường bạch mạch.
-Tổn thương có hình dạng bắp hoa cải lớn,một vài trường hợp trở thành có cuống.
-Tổn thương có thể bị nhiễm khuẩn thứ phát có thể loét và có mùi hôi.
-Tổn thương không có sự xâm nhập vào cơ và xương bên dưới.rất hiếm lan tràng theo đường máu đén não gây ổ apsxe.
-Trong trường hợp xâm nhập nặng tổn thương có làm tắc đường bạch mạch phù chân voi.
2.1.3-Triệu chứng cận lâm sàng.
-Soi tươi:bằng dung dịch KOH ta thấy những tế bào tròn, thành dày, có màu Cigar, kích 7-15µm. Được phân chia nên thấy được 1-2 vách ngăn ngang qua gọi là tế bào Fumagoides hoặc tế bào Medlar.
- Nuôi cấy: Trên môi trường Sabouraud phân lập được 5 chủng nấm gây bệnh:
+ Phialophora Verrucosa.
+ Fonsecaea pedrosoi.
+ Fonsecaea Compacta.
+ Clasdosporium carrioni.
+ Wangiella dermatitis.
- Mô bệnh học: Trên mảnh cắt nhuộm (HE) Hematoxylin –Eosin thấy nấm màu Cigar.
+ Thượng bì: Quá sản giả U biểu mô.
+ Trung bì:
o Xâm nhập viêm lympho bào lan tỏa.
o Tạo thành u hạt ở trung tâm tế bào đa nhân khổng lồ. Trong tế bào đa nhân khổng lồ thì nhìn thấy tế bào nấm thành dày màu nâu. Tế bào nấm dạng này có thể đơn độc, 2 tế bào hoặc nhiều tế bào.
2.2-Chẩn đoán.
2.2.1-Chẩn đoán xác định dựa vào:
-Triệu chứng lâm sang.
-Soi tươi.
-Mô bệnh học.
2.2.2-Chẩn đoán nguyên nhân dựa vào:
-Nuôi cấy.
-Soi tươi.
-Mô bệnh học.
2.2.3-Chẩn đoán phân biệt.
-Leismaniasis.
-sporotrichosis.
-Blastomycosis.
-Mycetoma.
-Ung thư tế bào gai.
-Lao cóc.
-Giang mai.
-Yaws.
-Nhiễm mycobacterium không phải lao ở da.
-Phong.
-U hạt dị vật.
-U hạt sinh mủ.
2.3-Điều trị.
2.3.1-Điều trị tại chỗ.
Chẩn đoán sớm là yếu tố quang trọng.
-Phẩu thuật:
+ Phẩu thuật lạnh bằng ni tơ lỏng.
+Phẩu thuật cắt bỏ.
-Thuốc kháng nấm.
Tiêm Amphotericin B trong tổn thương với nồng độ 5mg/ml trong 2% lidocain.
2.3.2-Điều trị toàn thân.
-Itraconazole.
+Người lớn:100mg PO 2 lần/ngày hoặc 3 lần/ngày hoặc 200 mg 2 lần /ngày, phụ thuộc vào đáp ứng và nhạy cảm.thời gian điều trị kéo dài nhiều tháng tới nhiều năm cho đến khi lành thương tổn.
+Trẻ em:Không chỉ định điều trị.
-Terbinafine.
+ Người lớn:500-1000 mg/ngày kéo dài trong nhiều tuần.
+Trẻ em:Không chỉ định điều trị.
-Flucytosine.
+Người lớn:50-100 mg/kg/ngày chia 6 giờ 1 lần.
+Trẻ em:Không chỉ định điều trị.
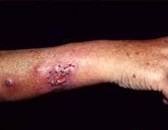
3- Mycetoma.
3.1-Triệu chứng.
3.1.1-Triệu chứng cơ năng:đau ít.
3.1.2-Triệu chứng thực thể(tổn thương da)
- Mycetoma là một bệnh mãn tính khởi đầu giới hạn ở thượng bì và mô dưới da dần dần ăn sâu xuống cơ,xương,mạch máu và bạch huyết,hiếm khi lan rộng ra hạch lân cận và nội tạng.Đa số thương tổn (70%) ở chân,có thể ở những vị trí khác như:tay,thân,mông,mí mắt,đầu,cổ,quanh hậu môn…
-Tổn thương cơ bản:Cục không cùng lứa tuổi,số lượng nhiều,làm sưng phù vùng tổn thương,nhiều lỗ giò chảy nước vàng, mủ đục,ít khi thấy hạt trắng,vàng nâu,đen ,đỏ.
3.1.3-Triệu chứng cận lâm sàng.
-Soi tươi bằng dung dịch KOH:nhìn thấy hạt nấm có kích thước 0,3-5mm,màu trắng vàng hoặc đen,chứa những sợi có kích thước 4-5micromet chiều ngang.
-Nhuộm Gram thấy những sợi mảnh kích thước 1 micromet do những vi khuẩn xếp thành chuỗi.
-Nuôi cấy bằng môi trường sabouraud có kháng sinh đối với nấm phân lập được các nguyên nhân sau:
+Hạt trắng vàng:
Acremonium species
Aspergillus nidulans
Aspergillus flavus
Cylindrocarpon cyanescens
Cylindrocarpon destructans
Fusarium species
Neotestudina rosatii
Polycytella hominis
P boydii
+Hạt đen :
Corynespora cassicola
Curvularia species
Exophiala jeanselmei
L sennagalensis
L tompkinsii
M grisea
M mycetomatis
Phialophora verrucosa5
Plenodomus auramii
Pyrennochaeta mackinnonii
Pyrennochaeta romeroi
- Nuôi cấy môi trường Sabouraud không có kháng sinh hoặc trên môi trường Lowenstein đối với Actinomices
+Hạt đỏ :
Actinomadura
Pelletieri +++
+ Hạt trắng-vàng
Actinomadura
Madurae +++
Nocardia asteroides
Nocardia Brasiliensis +++
Nocardia otitidiscaviarum
Streptomyces somaliensis
3.2-Chẩn đoán.
3.2.1-Chẩn đoán xác định dựa vào:
-Triệu chứng lâm sang.
-Soi tươi.
3.2.2-Chẩn đoán nguyên nhân dựa vào:
-Nuôi cấy.
-Soi tươi.
3.2.3-Chẩn đoán phân biệt.
-Lao da.
-Sporotrichosis.
-Ung thư tế bào gai.
-Giang mai.
-Yaws.
-U hạt sinh mủ.
-Blastomycosis.
-U hạt dị vật.
-Chromomycosis.
-Osteomyelitis.
-Botryomycosis.
3.3-Điều trị.
Có thể điều trị thuốc kháng nấm đơn độc hoặc phối hợp với phẩu thuật.
-Ketoconazone:
+Người lớn:200-600 mg PO 1 lần/ngày.
+Trẻ em:
Dưới 2 tuổi không chỉ định.
Trên 2 tuổi 3,3-6,6 mg/kg PO 1 lần/ngày.
-Itraconazole:
+Người lớn:100-300 mg PO 1 lần/ngày.
+Trẻ em:
thuốc dạng dung dịch
Dưới 6 tháng tuổi không chỉ định.
Trên 6 tháng-12 tuổi 5 mg/kg PO 2 tuần.
Thuốc dạng con nhộng dưới 3 tuổi không chỉ định.
III-Bệnh nấm hệ thống lan tỏa tới da.
1- Crytococcosis:thường gặp trên bệnh nhân nhiễm HIV/AIDS
1.1- Triệu chứng.
1.1.1- Triệu chứng cơ năng:thường không có triệu chứng.
1.1.2- Triệu chứng thực thể(tổn thương da).
- Crytococcus nguyên phát ở da.
+Những cục chắc nó có thể vỡ ra và loét.
+Viêm hạch lân cận,viêm mô tế bào và tạo những ổ áp xe.
- Crytococcus lan tỏa ở da.
+Thường số lượng tổn thương nhiều.
+Biểu hiện phổ biến nhất sẩn lõm giữa giống U mềm lây,có vảy tiết phủ ở trung tâm,tìm thấy ở đầu,cổ,miệng và mũi.
+Viêm mô tế bào rất phổ biến,thường gặp ở chi.
+Có thể biểu hiện sẩn hoặc mụn mủ dạng trứng cá và những mãng sùi và vết loét sùi đóng vảy tiết.
+Ngoài ra còn biểu hiện các triệu chứng khác như:Cục hoặc mãng thâm nhiễm cứng,sưng nề mô dưới da,áp xe,bọng nước...
- Crytococcus nguyên phát ở phổi.
+Có thể đau ngực,sốt,ho.
+Có thể tiến hội chứng hô hấp cấp.
1.1.3- Triệu chứng cận lâm sàng.
-Soi tươi trong mực tàu:nhìn thấy những tế bào có vỏ,kích thước 5-15µm.
-Phản ứng ngưng kết latex:phương pháp này nhạy và đặc hiệu thử nghiệm bằng huyết thanh,dịch não tủy và nước tiểu.
-Nuôi cấy:bằng môi trường sabouraud có thể phân lập được: Crytococcus neoformans.
-Chụp X-quang phổi.
-Mô bệnh học:
+trên những mảnh cắt thấy được những hình cầu,hình oval có vỏ dày.
+U hạt nhiều tế bào xâm nhập viêm và tế bào nấm men có chồi.
2.2-Chẩn đoán.
2.2.1-Chẩn đoán xác định dựa vào:
-Triệu chứng lâm sàng.
-Triệu chứng cận lâm sàng.
2.2.2-Chẩn đoán nguyên nhân dựa vào:nuôi cấy.
2.2.3-Chẩn đoán phân biệt.
-Trứng cá thông thường.
-Bệnh Mycobacterial không điển hình.
-Ung thư tế bào gai.
-Viêm mô tế bào.
-Coccidioidomycosis.
-Lao da.
-Kaposi sarcoma.
-U mềm lây.
-Sarcodidosis.
-Giang mai.
-U hạt sinh mủ.
2.3-Điều trị.
2.3.1-Điều trị tại chỗ:
Crytococcus nguyên phát ở da phẩu thuật cắt bỏ hoặc bằng ni tơ lạnh.
2.3.1-Điều trị toàn thân:Thời gian điều trị và kết hợp thuốc phụ thuộc vào miễn dịch bệnh nhân và mức độ bệnh.
- Crytococcus nguyên phát ở da:uống fluconazole 200 mg/ngày 10 ngày và sau đó 100 mg/ngày 8 tuần.
-Bệnh nhân có miễn dịch bình thường.
+ Crytococcus lan tỏa ở da: uống fluconazole 200-400 mg/ngày 3-6 tháng và xen kẽ uống itraconazole 200-400 mg/ngày 6-12 tháng.Tổn thương nặng dùng Amphotericin B 0,5 mg/kg/ngày 6-10 tuần.
-Bệnh nhân có suy giảm miễn dịch bình thường: uống fluconazole và itraconazole như liều trên.Duy trì fluconazole cả đời.
3-Histoplasmosis: thường gặp trên bệnh nhân nhiễm HIV/AIDS
3.1-Triệu chứng.
3.1.1-Triệu chứng cơ năng:Thường không có triệu chứng.
3.1.2-Triệu chứng thực thể(tổn thương da).
- Histoplasmosis phổi cấp(acute pulmonary Histoplasmosis):tổn thương da là biểu hiện phản ứng mẫn cảm với kháng nguyên Histoplasm với tổn thương cục đỏ,giống hồng ban đa dạng.
- Histoplasmosis lan tỏa tới da:tổn thương gặp ở niêm mạc nhiều hơn ở da.tổn thương hồng ban hoại tử hoặc sẩn và cục tăng sừng.có thể gặp một số thương tổn khác như:dát đỏ,viêm nang lông,mụn mủ,dạng trứng cá,mãng sùi,viêm mô mỡ,loét mãn tính.
- Histoplasmosis ở niêm mạc:là vị trí tổn thương phổ biến.Biểu hiện cục,sùi,loét đau ở vòm mềm,hầu,mũi...
3.1.3- Triệu chứng cận lâm sàng.
-Soi tươi:thấy tế bào nấm men nhỏ,kích thước 1-3µm.
-Nuôi cấy:phân lập được H.capsulatum từ mẫu sinh thiết da,niêm mạc,tủy xương,phổi,nước bọt,đàm,máu,nước tiểu,hạch lympho,gan.
-Chụp X-quang phổi.
-Mô bệnh học:nhuộm HE và PAS thấy nấm nằm trong mô bào.
3.2-Chẩn đoán.
3.2.1-Chẩn đoán xác định dựa vào:
- Triệu chứng cận lâm sàng.
- Triệu chứng lâm sàng.
3.2.2-Chẩn đoán nguyên nhân dựa vào:nuôi cấy.
3.2.3-Chẩn đoán phân biệt.
-Lao kê.
-u lympho.
-Leimaniasis.
- Crytococcus.
-Coccidioidomycosis lan tỏa.
3.3-Điều trị.
-Nếu không đe dọa đến tính mạng và không dung nạp với Amphotericine B thì dùng Itraconazole 400 mg PO 2 lần/ngày 12 tuần hoặc fluconazole 800 mg 1 lần/ngày PO 12 tuần.
-Nếu đe dọa tính mạng và viêm màng não thì dùng Amphotericine B tĩnh mạch liều đầu tiên nhỏ hơn 0,25 mg/kg trong glucose 5% truyền tĩnh mạch chậm,tăng dần liều tối đa 1mg/kg.Liều tổng cộng 2g điều trị 2 tháng.
4-North american blastomycosis:là một bệnh nấm hệ thống mãn tính nhiễm nguyên phát ở phổi.Môt số trường hợp sau lan tỏa theo đường máu đến da và cơ quan khác.
4.1-Triệu chứng.
4.1.1-Triệu chứng cơ năng:Thường không có triệu chứng.
4.1.2-Triệu chứng thực thể(tổn thương da):
- North american blastomycosis nguyên phát ở da:biểu hiện cục đỏ hoặc hồng ban đa dạng.
- North american blastomycosis lan tỏa tới da:tổn thương khởi đầu cục viêm nó lớn dần và loét,cục dưới da trên bờ mặt có nhều mụn mủ nhỏ,sau đó mảng sùi trên dóng vảy tiết có bờ ngoằn ngoèo giới hạn rõ.tổn thương lan rộng ra xung quanh,rỉ mủ khi bóc vảy tiết.tổn thương lành giữa và sẹo teo.thường phân bố ở thân,mặt,bàn tay, cánh tay,cẳng chân.
- North american blastomycosis ở niêm mạc:chiếm 25% trong tổng số bệnh nhân.
4.1.3-Triệu chứng cân lâm sàng.
-Soi tươi: bằng KOH thấy những tế bào nấm men,kích thước 8-15µm,có bào tử con gắn vào bào tử mẹ bằng một đáy rộng,vỏ dày có hai viền.
-Nuôi cấy:phân lập được B.dermatitidis từ dịch đàm,mủ hoặc từ mảnh sinh thiết.
-Mô bệnh học:Tăng sản giả u biểu mô.thấy được tế bào nấm men nảy chồi khi nhuộm PAS.
-Chụp X_quang phổi.
4.2-Chẩn đoán.
4.2.1-Chẩn đoán xác định dựa vào:
-Triệu chứng lâm sàng.
-Triệu chứng cận lâm sàng.
4.2.2-Chẩn đoán nguyên nhân dựa vào:nuôi cấy.
4.2.3-Chẩn đoán phân biệt.
-Ung thư tế bào gai.
-U hạt sinh mủ hoại thư.
-Mycosis fongoides giai đoạn u.
-chốc loét.
-Lao súi.
-Actinomycosis.
-Nocardiosis.
-Mycetoma.
-Gôm giang mai.
-U hạt bẹn.
-Phong.
4.3-Điều trị.
-Tiêm tĩnh mạch Amphotericine B nếu đe dọa tính mạng 120-150 mg/tuần với tổng liều 2 g đối với người lớn.sau khi bắt đầu cải thiện tiếp tục điều trị ngoại trú 3 lần mỗi tuần.
-Nếu không đe dọa tính mạng và không dung nạp với Amphotericine B thì dùng Itraconazole 200- 400 mg/ngày trên 2 tháng hoăc ketoconazole 800 mg/ngày xen kẽ.
Hình ảnh nấm sâu
|
|
|
|
|
|
|
|
|
|
|